Paul. Point-of-care Ultrasound in Cardiac Arrest. Anesthesiology 2021;135:508
心停止時のPOCUSについて学び直しになります。慢性期では心肺停止に遭遇することも、稀な機会にちょうどエコーがあることもなくなりました。が、将来にはエコーが診療所や在宅でも日常になるかもしれません。このレビューもいずれ実臨床で助けになるに違いありません。
各疾患における特徴的な所見が具体的なエコービューとともにまとめられていました。その図だけでも勉強になりました。
ショットガンアプローチという言葉は初めて聞きました。このレビューでは6つほど挙げられてそれぞれの特徴を簡単に説明していました。どのようにエコーをあてるかについても事前に取り決めておくほうが時間の短縮や正確さにつながるでしょうね。
NotebookLM chatGPTをもちいてまとめています。
心停止時のポイントオブケア超音波(POCUS)の役割
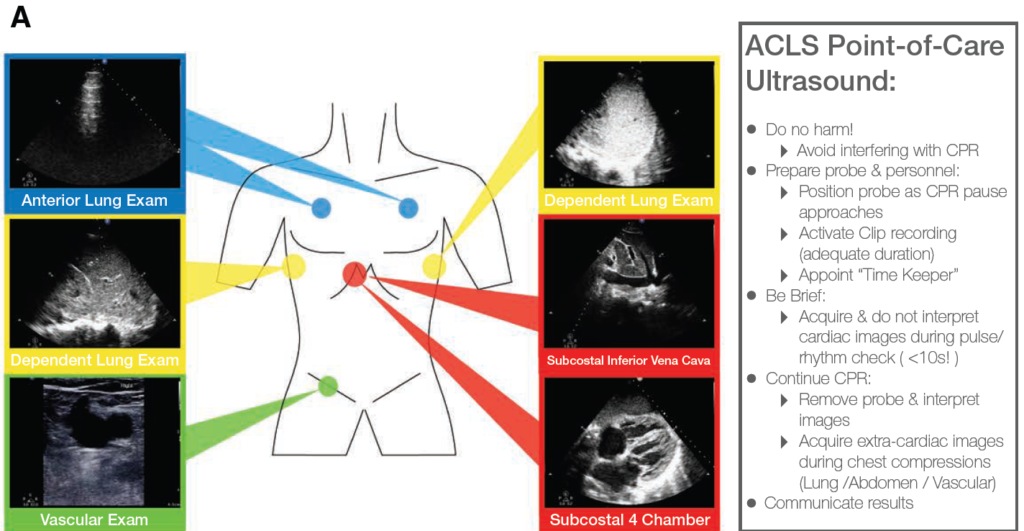
1. POCUSの重要性と役割
POCUSは、心停止時の可逆的な原因を迅速に特定し、治療戦略を決定する上で極めて有用なツールである。ACLSガイドラインでも推奨されており、特に無脈性電気活動(PEA)や心静止の診断に寄与する。POCUSを適切に活用することで、診断の精度向上や適切な治療介入が可能となる。
2. POCUSで評価可能な主な疾患と超音波所見
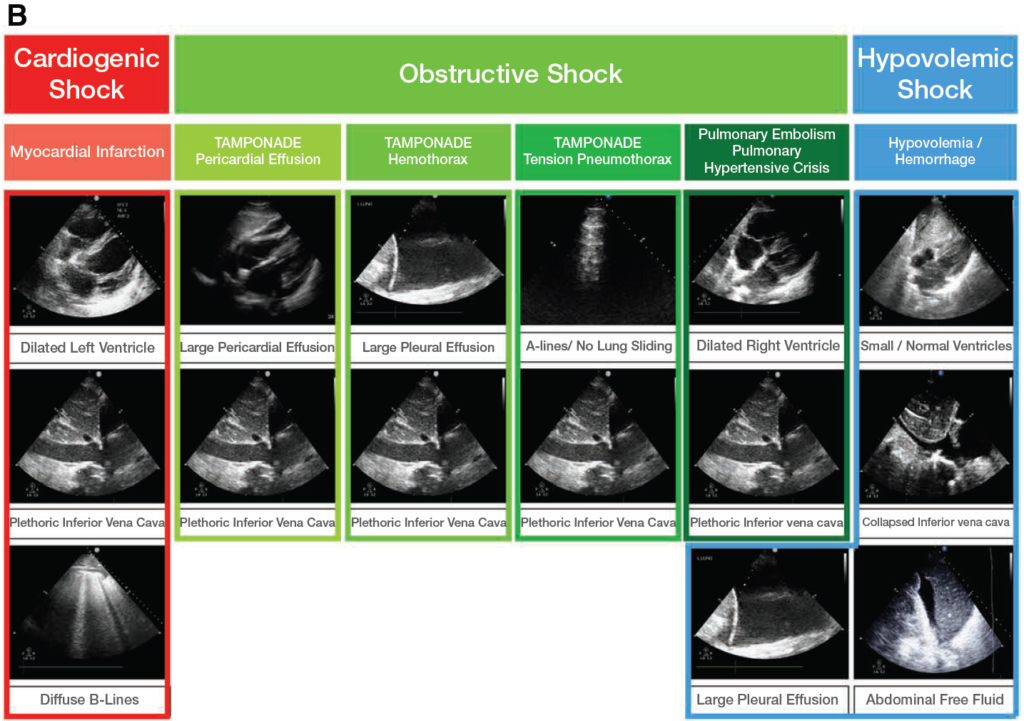
(1) 心タンポナーデ
心嚢液貯留による心臓の圧迫が生じ、心拍出が低下する状態。
- 超音波所見:
- 心嚢液貯留: 心嚢内に無エコー領域(液体貯留)が確認される。
- 右心房虚脱: 拡張期に右心房が虚脱する。
- 右心室虚脱: 収縮期の右心室虚脱。
- 下大静脈の拡張: 呼吸性変動が少なく、径が2cm以上。
(2) 緊張性気胸
胸腔内圧の上昇により心臓や肺が圧迫される状態。
- 超音波所見:
- Lung slidingの消失: 肺の動き(Lung sliding)が見られない。
- Aラインの増加: 肺実質に空気が多く存在する際に認められる。
- 肺点(Lung point): 正常肺と気胸部分の境界。
- Bライン消失: 肺水腫などでみられるBラインが消失。
(3) 心筋虚血
急性心筋梗塞による心筋の運動低下が生じる状態。
- 超音波所見:
- 壁運動異常: 局所的な壁の動きの低下。
- 左室収縮不全: 全体的な左室の収縮力低下。
(4) 低容量血症
大量出血や脱水による血液量の不足。
- 超音波所見:
- 下大静脈虚脱: 吸気時に完全に虚脱。
- 心室腔の縮小: 収縮期・拡張期ともに心室のサイズが小さい。
- 腹腔内の遊離液: 出血の可能性を示唆。
(5) 急性右室不全
肺塞栓症などにより右心室の負荷が増大する病態。
- 超音波所見:
- 右室の拡大: 右室/左室径比が1:1以上。
- 中隔の平坦化: 収縮期に心室中隔が左室側に押される(D-sign)。
- 三尖弁輪収縮期運動低下(TAPSE<16mm): 右心機能低下を示唆。
(6) 低酸素血症
肺塞栓症やARDSなどによる酸素供給障害。
- 超音波所見:
- びまん性Bライン: 肺水腫を示唆。
- 限局性Bライン: 肺炎や局所性肺病変を示唆。
- 胸水の確認: 肺底部に無エコー領域。
- 動的エアブロンコグラム: 肺実質の炎症や無気肺を示唆。
3. POCUSの課題と対策
(1) CPR中の中断時間の最小化
- POCUSの実施が長引くと、胸骨圧迫の中断時間が延びる可能性がある。
- 対策:
- 10秒以内に評価を完了する「超音波ショットガンアプローチ」を導入。
- 明確なスキャンプロトコルを確立し、迅速な判断ができるようにする。
(2) トレーニングと技術習得
- POCUSの診断精度は操作者の技術に依存する。
- 対策:
- 標準化されたトレーニングプログラムの導入。
- シミュレーションや実技研修の実施。
- 研修医、救急医、麻酔科医の継続的な教育。
(3) プロトコルの標準化
- 施設ごとに使用方法が異なると診断のばらつきが生じる。
- 対策:
- ACLSに準拠した標準プロトコルを採用。
- 統一された記録・報告フォーマットの作成。
- 多施設共同研究によるエビデンス構築。
4. まとめ
POCUSは心停止時の診断において極めて有用であり、特に可逆的な原因の特定に役立つ。適切に活用することで、迅速な診断と治療介入が可能となり、患者の予後改善に貢献できる。一方で、CPRの中断時間短縮、トレーニングの充実、プロトコルの標準化といった課題への対応が不可欠である。今後も教育・技術の向上に努め、POCUSの最適な運用を目指す必要がある。
超音波ショットガンアプローチ
超音波ショットガンアプローチは、心停止時に迅速かつ包括的な評価を可能にし、治療方針を決定するための重要なツールです。各プロトコルは以下の点で異なります。
| プロトコル名 | 特徴 | 主要評価部位 |
|---|---|---|
| CAUSE | 心臓と肺の評価を重視 | 心臓、肺 |
| CASA | 心タンポナーデや右心負荷を評価 | 心臓、肺、腹部 |
| PEA | PEAの原因検索に特化 | 肺、心臓、腹部、血管 |
| SESAME | 順番に全身をスキャン | 肺、血管、腹部、心臓 |
| SHoC | 4つのFに基づく評価 | 心臓、肺、血管、気道 |
| EASy-ALS | 胸骨下アプローチで心臓を評価 | 心臓 |
適切なプロトコルを選択し、超音波ショットガンアプローチを効果的に活用することで、心停止患者の予後改善に貢献できます。
1. CAUSE(Cardiac Arrest Ultrasound Exam)プロトコル
- 概要: 心臓と肺の評価を推奨。
- 手順:
- 胸骨下アプローチで心臓の観察を行う。
- パルスチェック時に他の心臓のビュー(四腔心など)を評価。
- 肺の超音波検査を実施し、緊張性気胸などの可逆的原因を特定。
- ポイント:
- パルスチェックごとに心臓の収縮を評価。
- 心静止(Asystole)か無脈性電気活動(PEA)かを区別するのに有用。
2. CASA(Cardiac Arrest Sonographic Assessment)プロトコル
- 概要: 心臓、肺、腹部の評価を行う。
- 手順:
- パルスチェックごとに以下を評価:
- 心タンポナーデの有無
- 右心負荷の有無(肺塞栓の可能性)
- 組織的な心臓活動の有無(PEAの鑑別)
- CPR中に肺と腹部の超音波検査を行う。
- パルスチェックごとに以下を評価:
- ポイント:
- PEAの原因として、心タンポナーデや肺塞栓などを迅速に評価可能。
- CPR中でも非侵襲的に診断できるため、治療方針決定に有用。
3. PEA(Pulmonary, Epigastric, Abdomen/additional scanning regions)プロトコル
- 概要: 肺、心臓(みぞおち)、腹部、血管を評価。
- 手順:
- 心臓(みぞおち)の画像取得。
- その結果に基づいて、肺・腹部・血管の評価を追加。
- ポイント:
- 特にPEA(無脈性電気活動)の原因検索に特化したプロトコル。
- 肺塞栓や心タンポナーデ、低容量性ショックの鑑別に有効。
4. SESAME(Sequential Echocardiographic Scanning Assessing MEchanism or origin of severe shock of indistinct cause)プロトコル
- 概要: 順番に肺・血管・腹部・心臓を評価する方法。
- 手順:
- 肺の評価(緊張性気胸の確認)。
- 血管の評価(深部静脈血栓症の有無)。
- 腹部の評価(遊離液の有無)。
- 心臓の評価(心嚢液貯留、心タンポナーデ)。
- ポイント:
- ショックの原因が不明な場合の系統的アプローチ。
- 肺塞栓、心タンポナーデ、低容量性ショックを迅速に評価可能。
5. SHoC(Sonography in Hypotension and Cardiac Arrest)プロトコル
- 概要: 「4つのF」(Fluid, Form, Function, Filling)を評価。
- 手順:
- 心臓を中心に評価(心タンポナーデ、心機能低下)。
- 補助的に下大静脈と肺の評価(容量評価、肺塞栓)。
- 追加で腹部、血管、気道を評価(出血、血栓)。
- ポイント:
- 低血圧や心停止における包括的な評価法。
- ショックの原因を迅速に特定し、治療戦略を決定。
6. EASy-ALS(Echocardiographic Assessment using Subcostal-only view in Advanced Life Support)プロトコル
- 概要: 胸骨下アプローチを基本とした心臓評価。
- 手順:
- 胸骨下(心窩部)から心臓の動きを観察。
- CPR中にも他の部位の評価を組み合わせる。
- ショックの表現型に基づいて初期治療を提案。
- ポイント:
- CPRを中断せずに心臓の評価を行うのに適している。
- 胸部や頸部へのアクセスが困難な場面でも有用。
